در ژوئن ۲۰۰۶، زنی ۶۹ ساله به کلینیک پا مراجعه کرد. زانوی راست وی از ۲ ماه قبل دردناک و متورم شده بود. تورم به تدریج افزایش پیدا کرده بود؛ بیمار سابقه ضربه و آسیب نداشت. وی مبتلا …
در ژوئن ۲۰۰۶، زنی ۶۹ ساله به کلینیک پا مراجعه کرد. زانوی راست وی از ۲ ماه قبل دردناک و متورم شده بود. تورم به تدریج افزایش پیدا کرده بود؛ بیمار سابقه ضربه و آسیب نداشت. وی مبتلا به دیابت نوع ۲ بود و بیماری وی تحت کنترل نبود: بیمار به علت زخم نوروپاتیک بهطور منظم در کلینیک پا ویزیت میشد و زخم وی بهآهستگی رو به بهبود بود؛ وی به علت ماکولوپاتی دوطرفه دیابتی چندین بار تحت درمان با لیزر قرار گرفته بود...
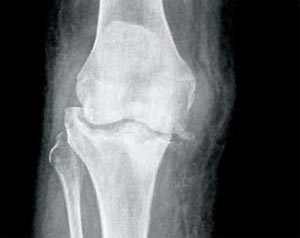
انو گرم و متورم بود؛ محدوده حرکات آن به علت درد محدود بود. سایر مفاصل او طبیعی بودند. رفلکس زانو و قوزک پا وجود نداشت ـ همانطور که قبلا هم در این بیمار مشاهده شده بود ـ و حس وی نسبت به درد، لمس، ارتعاش، و درجه حرارت در هر دو پا کاهش یافته بود: این یافتهها با نوروپاتی همخوانی داشت. شک به استئوآرتریت مطرح شد. با این حال، آزمونهای خونی نشان دادند تعداد گویچههای سفید خون در هر لیتر ۱۰۹×۴/۱۳ و غلظت CRP، ۱۲۸mg/dL است. در رادیوگرافی، در ناحیه پلاتوی تیبیای راست تخریب و نقایص لوسنت (شفاف) و کاهش کمپارتمانهای داخلی و لترال مفصل تیبیوفمورال مشهود بود (شکل ۱). این یافتهها با آرتروپاتی تخریبی یا آرتریت سپتیک منطبق بود. در بررسی میکروسکوپی و کشت مایع آسپیره شده از زانو هیچ باکتری یا کریستالی مشاهده نشد؛ بنابراین تشخیص سپسیس، نقرس و نقرس کاذب بهعنوان علل احتمالی تورم کنار گذاشته شد. در سیتیاسکن تخریب استخوانی در پروگزیمال تیبیا مشهود بود. تشخیص زانوی شارکو مطرح شد. بیمار تحت درمان محافظهکارانه قرار گرفت و مفصل زانو در یک بریس بیحرکت شد. آخرین باری که بیمار در ژوئن ۲۰۰۸ ویزیت شد، تورم وی کاهش یافته بود: وی همچنان طی روز بریس میپوشید و با یک فریم زیمر حرکت میکرد.
مفصل شارکو یک آرتروپاتی نسبتا بدون درد و پیشرونده است که به علت نقایص نورولوژیک روی میدهد. در سال ۱۸۶۸، ژان مارتین شارکو (Jean- Martin Charcot) که بهعلت توصیف هیستری معروف بود، برای اولین بار جزییات تخریب نوروپاتیک مفصل بهعلت سیفیلس را شرح داد. بیمار وی، که به تابس دورسالیس مبتلا بود، دچار افزایش تورم و ناپایداری زانوها شد؛ مفاصل وی به شدت تغییر شکل یافته بودند. در سال ۱۹۳۶، جردن، مفاصل شارکو را با دیابت مرتبط دانست که اکنون تصور میشود شایعترین علت آن باشد. با این حال، آرتروپاتی شارکو فقط در ۱ از مبتلایان به نوروپاتی دیابتی دیده میشود. علت مستعد کننده برای ایجاد آن نامشخص است. بیش از همه مفصل مچ پا و قدام پا(forefoot) گرفتار میشود. آسیب زانو نادر است. التهاب حاد، که با پرخونی مشخص میشود خود محدود شونده است و متعاقبا استخوانسازی مجدد روی میدهد. یافتههای اولیه در رادیوگرافی ممکن است قابل توجه نباشند یا همانند یافتههای استئوآرتریت باشند. تصویربرداری بیشتر با، سیتیاسکن MRI یا اسکن ایزوتوپ استخوان ممکن است ضروری باشد. مفاصل شارکو باید در مراحل اولیه بیحرکت شوند تا از تخریب بیشتر استخوان جلوگیری شود. از آنجا که مفصل زانو وزن بدن را تحمل میکند و بافت نرم احاطه کننده برای پایدار نگه داشتن آن اندک است، به تخریب پیشرونده و ناپایداری حساس است. زانو باید به مدت ۱۸-۶ ماه با بریسهای محافظت کننده حمایت شود، تا پایداری حاصل شده و نیروهای پاره کننده (shear stresses) بر روی مفصل کاهش یابد. بیسفسفوناتها برای کاهش فعالیت استئوکلاستها مورد استفاده قرار گرفتهاند. اگر بریس نتواند پایداری را حاصل کند، انجام آرترودز، که با موفقیت قابل قبولی همراه است، بهجای تثبیت داخلی یا تعویض مفصل توصیه میشود. بیماری باید در مرحله خاموش باشد تا این عمل با موفقیت همراه شود. درباره آرتروپلاستی کامل مفصل در زانوی نوروپاتیک اختلاف نظر وجود دارد و باید برای مفاصل ناپایدار (معمولا بسیار تغییر شکل یافته) یا شکسته مدنظر قرار گیرد زیرا عوارض بالقوه آن بسیار زیاد است. خطرات آن عبارتند از: شکستگی و جابجایی بخشهایی از پروتز فمورال یا تیبیال. آرتروپلاستی کامل مفصل در موارد اندکی انجام شده است و تنها زمانی که درمان محافظهکارانه با شکست مواجه شده و آرتروپلاستی تنها گزینه موجود باشد به کار میرود.
ترجمه: دکتر لادن صفویزاده
منبع:
Kong MF, et al. A swollen knee: and the father of hysteria Lancet November ۲۲, ۲۰۰۸; ۳۷۲: ۱۸۵۴.


 الی گشت
الی گشت
 خرید وب مانی
خرید وب مانی
 بهترین آهنگ های ایرانی
بهترین آهنگ های ایرانی
 خرید سرور hp
خرید سرور hp
 سایت ترجمه
سایت ترجمه
 گاز صفحه ای تکنوگاز
گاز صفحه ای تکنوگاز
 اخبار جدید سهام عدالت
اخبار جدید سهام عدالت
 الکترود جوشکاری آذرجوش
الکترود جوشکاری آذرجوش
 تعمیرکار درب ریموتی پارکینگ
تعمیرکار درب ریموتی پارکینگ
 گاز رومیزی
گاز رومیزی
 آموزش تعمیرات موبایل
آموزش تعمیرات موبایل
 تبلیغات چریکی
تبلیغات چریکی
 سرویس خواب دو نفره ساحل چوب
سرویس خواب دو نفره ساحل چوب
 طراحی پورتال سازمانی
طراحی پورتال سازمانی
 چاپ سی دی
چاپ سی دی
 خرید یوسی پابجی موبایل
خرید یوسی پابجی موبایل
 طراحی سایت تبریز
طراحی سایت تبریز
 مزایده خودرو
مزایده خودرو
 اجاره وثیقه
اجاره وثیقه
 هزینه معلم خصوصی ساعتی چند؟
هزینه معلم خصوصی ساعتی چند؟
 شیر قهرمان
شیر قهرمان
 اجاره سوله در جاده مخصوص کرج
اجاره سوله در جاده مخصوص کرج
 آموزش بورس
آموزش بورس
 دانلود آهنگ ارشاد
دانلود آهنگ ارشاد
 مجله سرگرمی فانیبو
مجله سرگرمی فانیبو
 آموزش تعمیرات برد
آموزش تعمیرات برد
 شیرآلات
شیرآلات
 آینه کاری
آینه کاری
 دوره فارکس
دوره فارکس
 مجله سفر و گردشگری
مجله سفر و گردشگری
 کاندوم اکسپرس
کاندوم اکسپرس
 esfahanahan.com
esfahanahan.com
 هارد سرور اچپی - خرید هارد سرور HP
هارد سرور اچپی - خرید هارد سرور HP
 خرید فالوور واقعی فعال
خرید فالوور واقعی فعال
 سرور مجازی بورس
سرور مجازی بورس
 آموزش طراحی لباس
آموزش طراحی لباس
 رپورتاژ آگهی
رپورتاژ آگهی
 اموزش فارکس
اموزش فارکس
 تعمیرکار درب اتوماتیک
تعمیرکار درب اتوماتیک
 قیمت پارتیشن شیشه ای
قیمت پارتیشن شیشه ای
 خرید سرور مجازی
خرید سرور مجازی
 خرید فالور ارزان
خرید فالور ارزان
 مزایده ایران خودرو
مزایده ایران خودرو
 پارتیشن اداری
پارتیشن اداری
 شیرآلات قهرمان
شیرآلات قهرمان
 رم سرور اچپی - قیمت رم سرور اچپی
رم سرور اچپی - قیمت رم سرور اچپی
 تعمیرکار جک پارکینگ
تعمیرکار جک پارکینگ
 رسام سرور
رسام سرور
 بلیط استانبول
بلیط استانبول
 تعمیرکار کرکره برقی
تعمیرکار کرکره برقی
 سالن عقد شیک
سالن عقد شیک
 vamezdevaj
vamezdevaj
 فروشگاه اینترنتی
فروشگاه اینترنتی
 بلیط استانبول
بلیط استانبول
 کارتون دوبله فارسی
کارتون دوبله فارسی
 لوله مانیسمان
لوله مانیسمان
 تور مسکو سن پترزبورگ
تور مسکو سن پترزبورگ
 خرید از ebay
خرید از ebay
 رستاک شلف،انواع قفسه های فلزی فروشگاهی
رستاک شلف،انواع قفسه های فلزی فروشگاهی
نظر شما چیست؟
لیست نظرات
نظری ثبت نشده است